Боль в позвоночнике — это не только источник человеческих страданий, но и крупные социально-экономические потери. По данным эпидемиологических исследований, проведенных в странах с развитой экономикой и медициной, более 70 процентов пациентов при первом обращении к врачу жалуются на заболевания позвоночника. Это связано с высокой распространенностью патологических состояний позвоночника, именуемых врачами как остеохондроз, спондилоартроз, спондилез и др. В последние десятилетия среди врачей различных специальностей растет интерес к боли в позвоночнике, методам ее исследования, способам профилактики и лечения. С одной стороны, разработка новых инструментов, имплантатов и методов хирургической коррекции пораженного позвоночника позволяет хирургии быть на острие технического прогресса, а с другой стороны, перед вертебрологом сегодня стоит проблема выбора оптимального метода хирургического лечения для пациента [2,3].

- Лечение грыж и протуберанцев без операции
- Что такое грыжа диска в позвоночнике?
- Как происходит рассасывание межпозвоночной грыжи
- Эффект рассасывания межпозвоночных грыж
- Методика проведения ВЛБИ
- Цены на услуги VLBI:
- Как это работает
- Биологические преимущества лазерной терапии MLS
- Прямой биологический эффект
- Я живу в другом городе, как узнать, возьметесь ли вы за мой случай?
- В других клиниках резорбции лечат так же?
- Симптомы грыжи шейного отдела позвоночника
- Особенности лечения грыж шейного отдела позвоночника
- Материалы и методы
- Результаты
- ОРМЕД-Профессионал предлагает следующие функции
- Озонотерапия: что включает в себя лечение?
- Показания к применению озонотерапии
Лечение грыж и протуберанцев без операции
Если МРТ показывает наличие грыжи диска, является ли операция единственным вариантом? Не всегда, но во многих случаях боль и другие симптомы можно облегчить без операции.
Более 15 лет наша клиника успешно лечит грыжи и протрузии дисков без операции. Лечение проводится с помощью терапевтического лазера и комплекса лекарственных препаратов. Фотодинамическая терапия — еще один эффективный метод, доступный пациентам клиники.
Что такое грыжа диска в позвоночнике?
Грыжа диска — это смещение пульпозного ядра межпозвоночного диска и разрыв фиброзного кольца. Она возникает в результате дегенеративных и дистрофических изменений (деградации диска). Грыжей диска можно назвать начальную стадию грыжи, когда фиброзное кольцо еще не разорвалось. Проще говоря, при этих заболеваниях опорно-двигательного аппарата фрагменты межпозвоночного диска выступают в позвоночный канал, чего в норме быть не должно.

Грыжа межпозвоночного диска может проявляться болью из-за сдавливания нервов. Другие возможные симптомы включают онемение кожи руки или ноги, нарушение движений и напряжение в периферических мышцах.
Читайте нашу статью о разнице между грыжей и грыжей межпозвоночного диска.
Как происходит рассасывание межпозвоночной грыжи
Позвоночник состоит из позвонков, между которыми располагаются хрящевые диски. Они состоят из плотной оболочки (фиброзное кольцо, верхняя и нижняя пластинки), внутри которой находится гелеобразное ядро. Эта структура выполняет амортизирующую функцию и предотвращает трение позвонков друг о друга. Когда фиброзное кольцо дегенерирует под действием силы тяжести, ядро частично выпячивается из диска. Такое ядро называется грыжей диска.
Иммунная система воспринимает элементы грыжи диска как инородные тела и запускает активный воспалительный процесс. Структуры постепенно проникают в кровеносные сосуды, позволяя иммунным клеткам работать более активно. Постепенно клетки грыжи разрушаются, ткани реорганизуются, а поврежденное фиброзное кольцо замещается рубцовой тканью. Патологическое образование исчезает или значительно уменьшается в размерах. Если на эти процессы можно влиять, стимулируя, а не тормозя их, то можно добиться впечатляющих результатов без применения хирургических методов.
Эффект рассасывания межпозвоночных грыж
Пройдя курс процедур по рассасыванию межпозвоночных грыж, пациент может избавиться от неприятных симптомов, связанных с этим состоянием. Постепенно исчезает болевой синдром и неврологические проблемы (онемение некоторых конечностей, ощущение покалывания, снижение мышечной силы, головные боли и головокружения и т.д.). Подвижность позвоночника улучшается, и пациент возвращается к нормальному образу жизни.
Показанием к применению метода рассасывания является само наличие межпозвоночной грыжи в любом отделе позвоночника. Методика может применяться даже в тех случаях, когда консервативное лечение не помогает и остается вариант хирургического удаления образования.
Поскольку лечение грыж является комплексным, нельзя выбрать единый список противопоказаний. Для каждой используемой процедуры существуют свои ограничения. Лечащий врач должен учитывать их при разработке программы лечения.
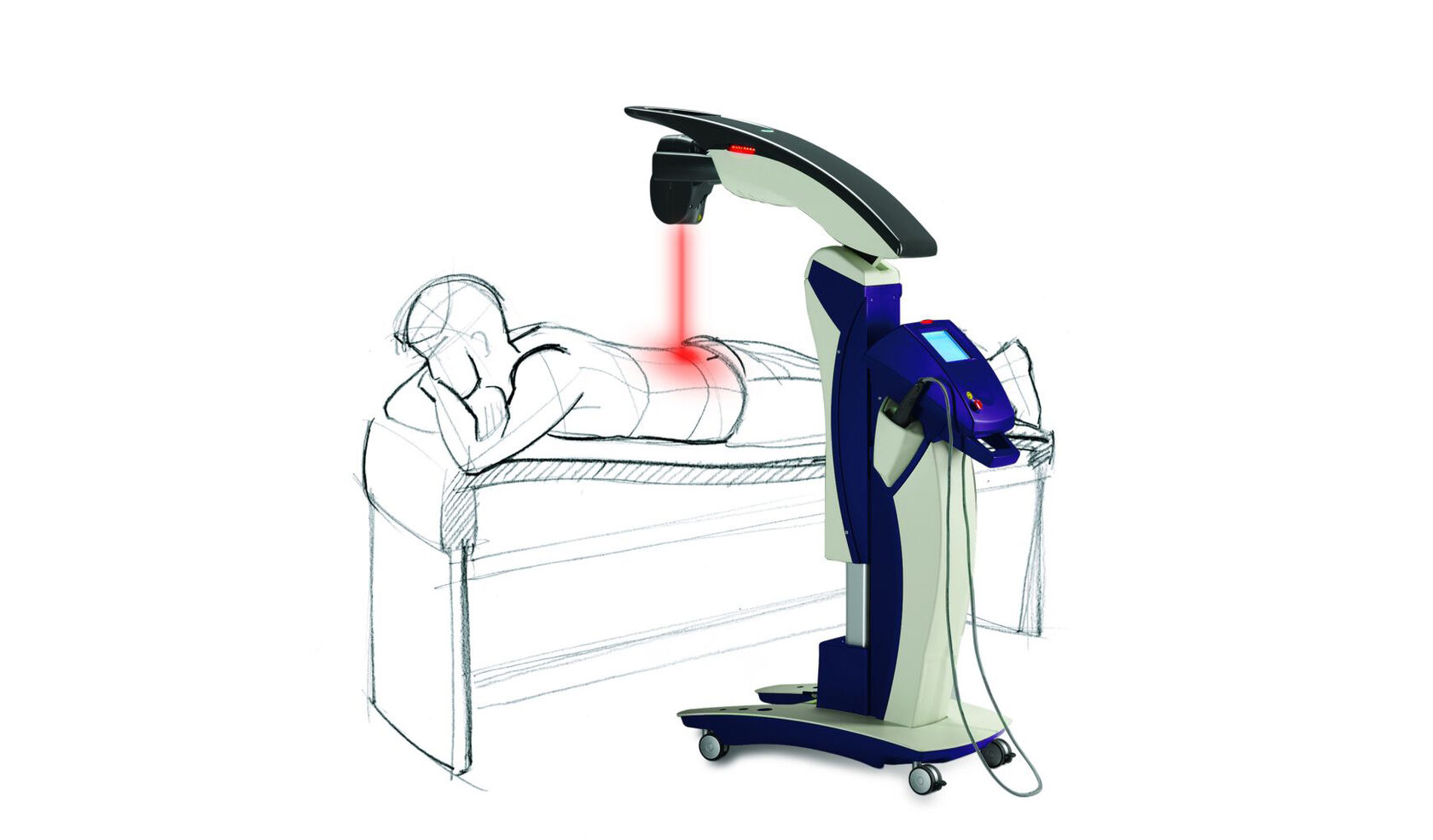
Методика проведения ВЛБИ
Пациент ложится на спину или на специальный стул. На запястье пациента помещается излучающая головка. После перевязки локтевого сгиба антисептическим раствором в локтевую вену вводится игла с оптическим волокном. (Для процедуры используются только одноразовые оптические волокна, поставляемые в специальной стерильной упаковке).
На аппарате VLBI устанавливаются условия лечения, после чего оптоволокно подключается к излучающей головке и начинается лечение нажатием кнопки ‘Старт’ на аппарате. Продолжительность сеанса ВЛБИ составляет 15-20 минут.
Процедуру ВЛБИ можно проводить ежедневно или через день. Курс лечения составляет от 3 до 10 процедур.
Противопоказаний к процедуре VLBI немного. В основном это острые состояния, требующие неотложной помощи, фотодерматозы, прием антикоагулянтов, повышенная кровоточивость, гипогликемия, тяжелая гипотония, гипертиреоз, злокачественные новообразования.
Широко распространена процедура внутривенного лазерного облучения крови:
- в акушерстве и гинекологии для лечения воспалительных заболеваний, бесплодия, токсикоза, эндометриоза, фетоплацентарной недостаточности;
- в дерматологии для лечения герпетических инфекций, атопического дерматита, псориаза и экземы;
- В ангиологии для лечения атеросклеротической и диабетической ангиопатии, тромбофлебита, облитерирующего заболевания сосудов;
- В гастроэнтерологии для лечения заболеваний печени, желчного пузыря, поджелудочной железы, колитов, язв;
- в кардиологии для лечения гипертонии, ишемической болезни сердца, стенокардии, дисфункции синусового узла;
- в оториноларингологии для лечения нейросенсорной тугоухости, болезни Меньера, тонзиллита;
- в пульмонологии для лечения хронической обструктивной болезни легких, бронхиальной астмы;
- урология для лечения пиелонефрита и гломерулонефрита, простатита, урогенитальных инфекций;
- В эндокринологии для лечения аутоиммунного тиреоидита, гипотиреоза, диабета.
Цены на услуги VLBI:
| Код услуги. | Код Минздрава РФ 1 | Наименование услуги | Стоимость в рублях. |
| 17056 | A18.05.019 | Низкоинтенсивная лазерная терапия (внутривенное облучение крови) (ВЛОК). | 900 |
1.В соответствии с приказом Минздрава России от 13.10.2017 № 804-Н ‘Об утверждении номенклатуры медицинских услуг
Как это работает

ЭФФЕКТИВНОЕ ОРТОПЕДИЧЕСКОЕ ЛЕЧЕНИЕ
- Синхронизированная система доставки MLS M6 с двумя длинами волн обеспечивает синергетический результат.
- В результате при использовании лазера MLS M6 уменьшение боли гораздо более выражено, чем при использовании эквивалентного луча с одной длиной волны.
- Он уменьшает воспаление и отек.
- В то время как суперимпульсный лазер с длиной волны 905 нм устраняет боль и способствует заживлению, длина волны 808 нм уменьшает воспаление и отек.
Суперимпульсный лазер 905 нм для лечения боли
- Быстрое снятие боли и ускоренное заживление.
- Демонстрирует значительное увеличение активности митохондриальных комплексов дыхательной цепи I, II, III, IV и сукцинатдегидрогеназы.
- Излучение 905 нм вызывает увеличение синтеза АТФ, что ускоряет процесс заживления.
808 нм НЕИНТЕРРУПТИВНЫЙ ЛАЗЕР ДЛЯ ЛЕЧЕНИЯ ВОСПАЛЕНИЯ
- Уменьшает отек и воспаление.
- Свет 808 нм оказывает немедленное противовоспалительное и противоотечное действие.
- Он входит во второй пик поглощения цитохромоксидазы, что в свою очередь активирует митохондрии для увеличения синтеза АТФ.
Характеристики
- Пиковая мощность 3х25 Вт;
- Специфический для ортопедии пользовательский интерфейс;
- Специально разработанные протоколы и приложения;
- Роботизированная система доставки;
- Ручная регулировка для целевых тканей;
- Большая площадь облучения благодаря 3 диодам.
Биологические преимущества лазерной терапии MLS
Научная литература и эксперименты, частично проведенные лабораториями ASA Campus, выявили специфические биологические взаимодействия, а также терапевтические эффекты лазера MLS. Обзор углубленных научных исследований — OrthoLazer.com/science-studies
- Фотохимический эффект
- Прямая передача энергии в глубокие слои
- Увеличение синтеза АТФ
- Модуляция клеточного метаболизма
- Влияние на болевой порог
- Фототермический эффект
- Усиление кровообращения
- Увеличение поступления кислорода и питательных веществ
- Фотомеханический эффект
- Ускорение перистальтики лимфатических сосудов
- Реабсорбция отека
- Реактивация микроциркуляции
Прямой биологический эффект
КЛЕТОЧНЫЙ УРОВЕНЬ
- Увеличение синтеза АТФ;
- Увеличение синтеза АТФ-связывающих белков, что делает его более пригодным для метаболических и анаболических процессов на клеточном уровне;
- Увеличение пролиферации клеток;
- Индукция процессов дифференцировки;
- Высвобождение фибробластов;
- Увеличение производства молекул внеклеточного матрикса (фибробласты и хондроциты);
- Увеличение активности белка PP1 и щелочной фосфатазы, которые способствуют клеточному обмену, модулируют метаболизм гликогена и расслабление/контракцию мышц;
- Повышение уровня белка MyoB a-enolasi, PP1, которые регулируют миогенез и способствуют восстановлению поврежденных мышечных волокон;
- повышение уровня противовоспалительного белка NLRP-10, который подавляет синтез провоспалительных интерлейкинов.
УРОВНИ ЖИРОВОЙ ТКАНИ
- Модуляция воспалительных процессов;
- Ремоделирование внеклеточного матрикса;
- Индукция миогенеза и восстановление поврежденных мышечных волокон;
- Модуляция производства структурных белков мышц, таких как актин и тропомиозин;
- Повышение уровня галектина-3 и белков HNRNP K, которые могут индуцировать ангиогенез и регенерацию нервных волокон и важны для функции нейронов и регенерации лимфатических и сосудистых путей;
- Стимуляция функции эндотелия;
- Сокращение времени рассасывания отека;
- Предотвращение образования рубцовой ткани.
Я живу в другом городе, как узнать, возьметесь ли вы за мой случай?
Мы никогда не говорим, что мы лучше других, и, возможно, есть клиники лучше нашей, но — мы любим свою работу, мы ценим ваше время, мы всегда хотим сэкономить ваши деньги и вылечить вас быстрее. Мы заинтересованы в том, чтобы поставить правильный диагноз и найти эффективные методы лечения. И мы любим добиваться ‘вау-эффекта’, когда пациенты удивляются, что их грыжа рассосалась.

Мы были первыми в России стали проводить процедуры по рассасыванию грыж и накопили наибольший опыт в этой области медицины.
Единственная частная клиника, которая занимается наукой и изучает механизмы рассасывания. Наши статьи можно найти в ведущих международных журналах.
В нашу исследовательскую группу входят ученые с. всемирно известные ученые.: Ханне Альберт, Дино Самарцис



В других клиниках резорбции лечат так же?
Мы не знаем; каждая из них отвечает за свою работу. Но даже наличие одинакового оборудования не гарантирует одинаковых результатов. У нас есть свои маленькие секреты, например, в позиционировании роботизированного лазера.
Для иногородних пациентов мы проводим дистанционную консультацию по МРТ, чтобы определить, подходит ли ваш случай для лечения.
Лечение проводится амбулаторно, поэтому вам понадобится квартира или гостиница. В этом случае мы можем порекомендовать лучшее место для проживания.
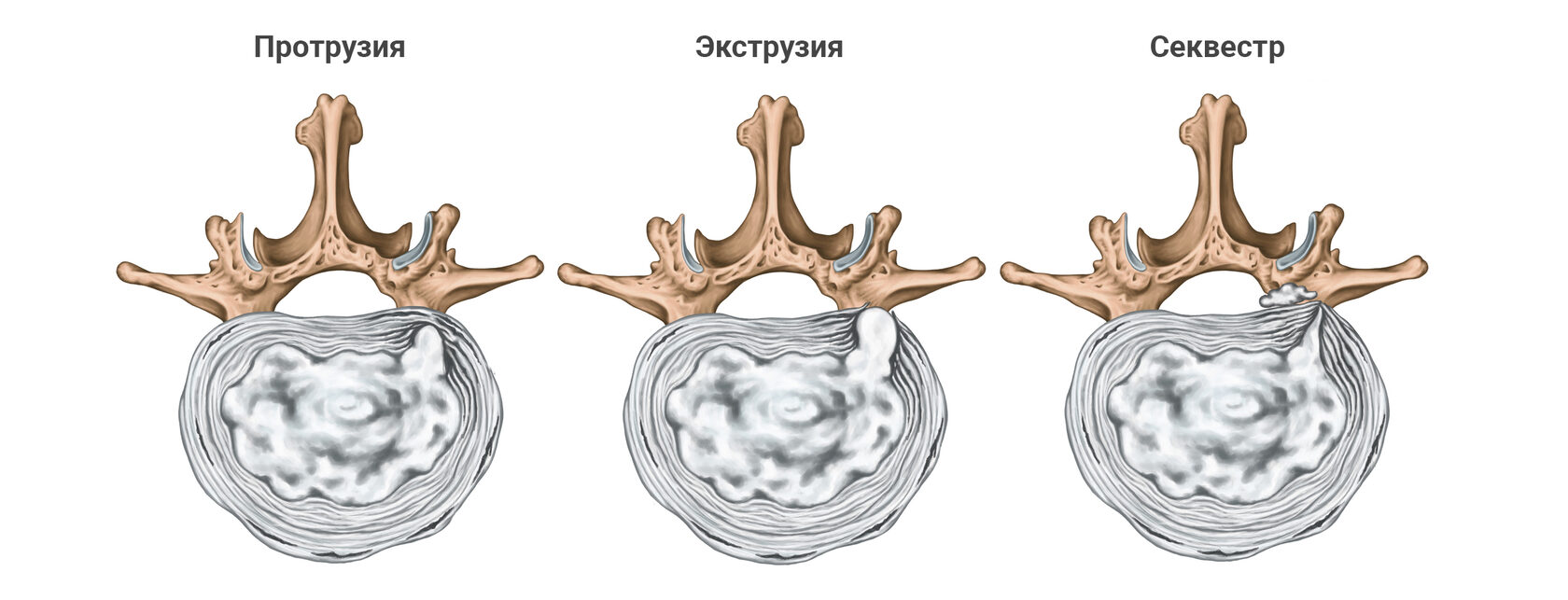
- секвестрированная, когда грыжа диска полностью отделяется от диска — такие грыжи рассасываются на 96%
- экструзия, когда часть диска выпячивается в спинномозговой канал — 70-90%
- протрузия, когда не происходит окончательного разрыва фиброзного кольца — 40-70%.
Хронические грыжи диска могут вызывать боль в спине из-за разрыва и разрывов диска. Такие грыжи редко уменьшаются в размерах, но лечение может быть направлено на заживление этих повреждений и снижение уровня боли. В таких случаях мы предлагаем лечение по программе OSH 2.0.
- Сроки — чем раньше начато лечение, тем лучше будет результат рассасывания.
- Если до начала лечения вы получали инъекции кортикостероидных гормонов, вероятность успеха меньше и зависит от препарата, используемого для блокады, и его количества.
- Длительное применение противовоспалительных препаратов (NSAIDs) несколько снижает шансы на рассасывание.
- Сопутствующая патология (диабет, менопауза, ревматоидный артрит) также может снизить шансы на успех.
- Возраст пациента. Молодые пациенты восстанавливаются быстрее, чем пожилые.
Нет. Бывают случаи, когда мы отказываемся от лечения. Это происходит, когда мы видим непосредственные показания к операции — напр. выраженное дегенеративное сужение позвоночного канала, нарушение функции тазовых органов, выраженный болевой синдром, который не купируется приемом обезболивающих препаратов.
В небольшом количестве случаев, даже при лечении, направленном на рассасывание грыжи, мы направляем на операцию, когда боль не удается купировать в течение длительного времени различными группами обезболивающих препаратов.
Симптомы грыжи шейного отдела позвоночника
Межпозвоночная грыжа — это смещение или выпадение фрагментов диска (пульпозного ядра или части окружающего его разорванного фиброзного кольца) в позвоночный канал. Сдавливание корешков и нервных окончаний вызывает боль и дискомфорт.
Причины межпозвоночной грыжи на уровне C1-C7 варьируются от генетической предрасположенности к дегенеративным заболеваниям опорно-двигательного аппарата до внешних травм и аномальных биомеханических моделей (резкие повороты головы, систематические перегрузки).
Симптомы грыжи шейного отдела позвоночника включают:
- внезапная резкая боль в шее;
- длительная и сильная боль в шее, не поддающаяся консервативному лечению;
- корешковый синдром (сдавление нервных корешков), расположенных преимущественно в плечевом поясе;
- сужение позвоночного канала;
- слабость, онемение, парез (частичный паралич) рук;
- мышечная атрофия;
- нарушение координации движений;
- головокружение и головные боли;
- Когнитивное снижение, ухудшение памяти.
Эти симптомы могут указывать на наличие межпозвоночной грыжи. Для подтверждения или опровержения диагноза необходимо провести МРТ. Если обнаружена грыжа диска, но боль не сильная и пациент до сих пор не получал консервативного лечения, следует обратиться к неврологу. Если боль стала хронической, а симптомы невыносимыми, не следует терять время на консультацию с нейрохирургом для определения дальнейших вариантов лечения.
Особенности лечения грыж шейного отдела позвоночника
Грыжи дисков в шейном отделе позвоночника встречаются реже, чем в поясничном, и удалять их сложнее. Во-первых, этот отдел позвоночника характеризуется высокой подвижностью. Во-вторых, эстетические последствия операции сложнее скрыть. В-третьих, архитектура шейного отдела позвоночника усеяна сетью тонких нервных сплетений и сосудов, питающих спинной и головной мозг, а сами позвонки меньше, чем в грудном или пояснично-крестцовом отделах позвоночника. Цена ошибки или неточности при проведении такой операции высока. Поэтому эндоскопическая хирургия при спинномозговых грыжах является предпочтительной. Однако, к сожалению, эта процедура не всегда выполнима. Например, если в шейном отделе позвоночника имеются остеофиты, значительное сужение канала, которое можно обнаружить с помощью КТ (компьютерной томографии), существует риск дестабилизации позвоночного сегмента в будущем. Поэтому в данном случае более целесообразной может быть микрохирургия с использованием имплантата или межтелового фиксирующего кейджа. На выбор метода удаления грыжи диска в шейном отделе позвоночника также влияет расположение патологии и тип возможного хирургического доступа, а также размер и специфика грыжевого образования.
Нейрохирург делает небольшой (7 мм) разрез в задней части шеи. Под рентгеновским наведением в рану вводится рабочий порт, в который вставляется эндоскоп диаметром 6 мм, оснащенный микрощипцами, микрокамерой, световым каналом и ирригационным каналом. Грыжа удаляется под тщательным визуальным контролем. Во время вмешательства нейрохирург осторожно растягивает прилегающие мышцы, связки и волокна мягких тканей, не травмируя их. Для доступа к позвоночному каналу и проведения декомпрессии спинномозгового корешка выполняется небольшая фораминотомия (расширение межпозвоночного отверстия). После эндоскопического удаления шейной грыжи, т.е. декомпрессии спинномозгового канала, боль немедленно проходит. Нейрохирург накладывает один шов, который снимается через 10 дней. Подвижность возвращается в тот же день. Период госпитализации составляет 1 день, после чего врач выписывает пациента из клиники домой с несложными рекомендациями по восстановлению. Выздоровление проходит комфортно, и уже через месяц пациент может вернуться к работе и своей обычной деятельности.
Материалы и методы
Под нашим наблюдением находилось 245 пациентов (150 женщин и 95 мужчин) в возрасте от 21 до 69 лет (средний возраст 54,3 года). Причинами обращения к врачу были жалобы на боли в шейном (18 пациентов), грудном (19 пациентов) и поясничном (208 пациентов) отделах позвоночника.
Все пациенты прошли рентгенологическое обследование, включающее рентгенографию позвоночника в двух проекциях (при болях в шее и пояснице дополнительно проводились функциональные тесты); в сомнительных случаях для исключения дисково-суставного конфликта рекомендовалось проведение магнитно-резонансной томографии или компьютерной томографии пораженной области. Рентгенография при дегенеративных изменениях межпозвонковых дисков и суставов выявляла субхондральный склероз замыкательных пластинок позвонков, уменьшение высоты межпозвонкового пространства, склероз и деформацию суставных поверхностей, нарушение конгруэнтности и возможное развитие артроза открытых позвонков [4], (рис. 1).
Интенсивность боли оценивалась с помощью таблицы контроля боли, где максимальный балл боли составлял 100.
Пациентов также обследовали на предмет биомеханики шейного и поясничного отделов позвоночника с помощью 3-D анализатора движения Zebris (Zebris medizintechnik, Германия) (рис. 2). Было установлено, что у пациентов нарушена биомеханика шейного и поясничного отделов позвоночника, что проявлялось в ограниченном вертикальном положении и асимметричной амплитуде косых и вращательных движений.
На основании клинического и рентгенографического обследования в этих группах пациентов причиной болевого синдрома были определены дегенеративные изменения в фасеточных суставах. Диагноз был основан на спондилоартропатии определенных сегментов (C3 — C6 (97%) в шейном, Th5 — Th12 в грудном (96%), L3-4, L4-5, L5-S1 в поясничном (97%). Уменьшение или полное купирование болевого синдрома после параартикулярной диагностической блокады 2% раствором лидокаина на уровне поражения убедительно доказывало, что боль исходит из пораженного сустава.
Учитывая, что не все клиницисты признают роль патологии межпозвонковых суставов в генезе боли в спине, следует более подробно остановиться на клинической картине фасеточного синдрома. Возникновение боли часто связано с разгибанием и вращением позвоночника и другими торсионными нагрузками. У всех пациентов в группе шейного отдела позвоночника отмечается боль (иногда очень выраженная) и ограничение движений. Боль часто иррадиирует в плечо, плечевой сустав и руку. В отличие от радикулярной боли, вызванной сдавлением соответствующего нерва грыжей диска, боль не должна локализоваться в предплечье и пальцах. При осмотре пациента обращают внимание на вынужденное положение головы, асимметрию плеч и напряжение мышц периорбитальной и ключичной зон с одной или обеих сторон. Движения в шейном отделе позвоночника, особенно разгибание и вращение головы, обычно ограничены. Если межпозвоночные суставы изолированы, врач не обнаружит патологических изменений в рефлекторной и сенсорной области верхних конечностей. Рефлекторная боль, исходящая из фасеточных суставов грудного и поясничного отделов позвоночника, носит латерализованный, диффузный, трудно локализуемый, склеротический характер и обычно не опускается ниже колена. Она ограничена грудным или пояснично-крестцовым отделом над соответствующим суставом медиальной дуги и отдает в ягодичную область и верхнюю часть бедра (в случае поясничной локализации). Фасеточная боль может быть более или менее спазмоподобной по характеру и усиливаться при длительном стоянии, выпрямлении, особенно в сочетании со сгибанием или поворотом в пораженную сторону, а также при изменении положения тела из лежачего в сидячее или наоборот. Характерны кратковременная утренняя скованность и усиление боли к концу дня. Расслабление позвоночника путем его легкого сгибания, сидячее положение и использование опоры (позы, поручня) уменьшает боль. Физикальное обследование выявляет сглаженный поясничный лордоз, ротацию или искривление позвоночника в грудном, тораколюмбальном и пояснично-крестцовом отделах, паравертебральные и четырехглавые мышцы на пораженной стороне, мышцы psoas и ротаторы бедра. Характерна локальная нежность при пальпации фасеточного сустава. Неврологических нарушений чувствительности, движений и рефлексов обычно не наблюдается. Симптомы ‘напряжения’ нервных корешков и ограничения движений как таковые также не характерны. Иногда, в хронических случаях, отмечается некоторая слабость разгибателей позвоночника и мышц подколенной ямки. Боль, исходящая из сустава L5-S1, отражается от копчика, тазобедренного сустава, задней поверхности бедра и иногда в паховой области. Раздражение сустава L4-5 характеризуется болью, отдающей от места раздражения в ягодицу, заднюю поверхность бедра, тазобедренный сустав и лишь изредка в копчик. От сустава L3-4 боль распространяется на грудную клетку, боковую поверхность живота, пах и достигает передней поверхности бедра, очень редко — копчика и промежности. Раздражение фасеточных суставов более высокого уровня (Th12-L1, L1-2, L2-3) ограничивается появлением боли в верхней части спины и живота, грудной и даже шейной области. Боль из суставов Th3-4-5 часто иррадиирует в межлопаточную, подлопаточную область [1,4].
Результаты
Мы не наблюдали никаких осложнений во время процедуры и в раннем и позднем послеоперационном периоде. После радиочастотной деструкции ощущение тяжести в области манипуляции сохранялось у 79% пациентов через 1-2 недели, на фоне значительного снижения интенсивности болевого синдрома. Это ощущение исчезало через 3-6 недель.
Мы оценивали эффект денервации перед выпиской, через 1 месяц, 6 месяцев, 1 год и 1,5 года после РЧА.
Результаты манипуляций были разделены на три группы: хорошие — отсутствие боли, удовлетворительные — отсутствие боли в покое, значительное снижение интенсивности боли при движении, отсутствие необходимости в обезболивающих препаратах, и неудовлетворительные — интенсивность болевого синдрома осталась прежней.
Ранняя оценка после манипуляции показала уменьшение боли в среднем на 36 баллов по шкале контроля боли как в соответствующем отделе позвоночника, так и в конечностях во всех случаях. Через месяц хороший результат наблюдался у 101 (41%), удовлетворительный — у 137 (56%) и неудовлетворительный — у 7 (3%) пациентов. Через месяц после манипуляции улучшение наступило у 97% пациентов. Через 6 месяцев распределение исходов заболевания оставалось более или менее одинаковым. Через год были проанализированы результаты лечения 195 пациентов: хороший результат был у 62 (32%), удовлетворительный — у 117 (60%), неудовлетворительный — у 16 (8%) пациентов. Положительные результаты сохранились у 92% пациентов, хотя доля хороших и удовлетворительных оценок уменьшилась, а доля неудовлетворительных увеличилась. Через 1,5 года мы наблюдали за 180 пациентами, у 143 из которых боли были почти той же степени тяжести.
Согласно шкале оценки боли, интенсивность боли до операции составляла 47,1 ± 6,9 баллов, через 3 дня — 11,4 ± 3,5 баллов, через 1 месяц — 6,9 ± 4,1 баллов, через 6 месяцев — 7,7 ± 3,8 баллов, через 1 год — 8,5 ± 4,3 баллов и через 1,5 года — 37,7 ± 3,3 баллов. По-видимому, произошла реиннервация позвоночных сегментов, и в это время можно было повторить деструкцию радиочастотным током. Манипуляция была повторена у 47 пациентов с явным положительным эффектом.
ОРМЕД-Профессионал предлагает следующие функции
- акупрессурный массаж позвонков (многоуровневый) с вибрацией (регулируемая) и нагревом (регулируемая),
- вытяжение шейного, грудного и поясничного отделов позвоночника,
- вытяжение суставов рук, ног,
- комплексное лечение — паравертебральная вибрация или обычный массаж, с поясничным или шейным вытяжением.
Функциональные блокады в межпозвоночных суставах могут быть устранены уже после одной процедуры. Положение позвонков исправляется, расстояние до межпозвоночных дисков увеличивается, а давление внутри межпозвоночных дисков уменьшается.
В целом, это дает больше шансов исправить основную проблему межпозвоночных дисков — пролабирующие грыжи. Массаж с вытяжением позвоночника помогает облегчить симптомы компрессии корешков спинномозговых нервов.
Озонотерапия: что включает в себя лечение?
Действие озонотерапии основано на биологическом действии озона. Этот газ обладает сильными окислительными свойствами, которые проявляются через ряд эффектов:
- бактерицидный;
- вертикальный;
- асептический;
- фунгицидный;
- антиаллергенный.
Озон также стимулирует микроциркуляцию жидкостей в тканях организма.
Поскольку этот газ участвует в реакциях восстановления-окисления, он стимулирует обменные процессы, повышает клеточный иммунитет, убивает патогенную флору, удаляет мертвые клетки и замедляет процессы старения. Кожа и подкожно-жировой слой омолаживаются, увеличивается выработка биологически активных веществ, нормализуется кровообращение и устраняются воспаления. Также устраняются локальные жировые отложения, что полезно не только для коррекции тела, но и для коррекции лица: благодаря озону можно устранить двойной подбородок, сделать более эстетичными линии щек и скул, убрать ‘мешки’ под глазами и т.д.
При лечении целлюлита жировые отложения буквально растворяются, а вместе с ними удаляются фиброзные капсулы, образующие целлюлитную ‘сетку’.
Показания к применению озонотерапии
Озонотерапия широко применяется в различных областях медицины: косметологии, неврологии, хирургии, травматологии, акушерстве, гинекологии, онкологии, урологии, кардиологии, пульмонологии, гастроэнтерологии, дерматовенерологии, стоматологии, инфектологии, оториноларингологии.
Симптомы борьбы с целлюлитом.
Определить местонахождение жировых отложений.
Ускорить восстановление после липосакции.
Кольчатый червь кожи головы.
Необходимость стимуляции роста волос.
Общее восстановление волос и улучшение их свойств — блеск, эластичность, яркость цвета.
Хронические формы цереброваскулярной недостаточности (дискинетическая энцефалопатия).
Компрессионно-ишемические поражения, моно- и полинейропатии.
Органические заболевания нервной системы.
Ишемический инсульт (кроме острого периода).
Последствия нарушений мозгового кровообращения.
Заболевания периферической нервной системы.
Синдром хронической усталости.
Бессонница (восстановление нормальных фаз сна).
Возрастная макулярная дегенерация сетчатки.
Вирусные конъюнктивиты и кератиты.
Пигментная дегенерация сетчатки. Атрофия и воспаление зрительного нерва.
Дистрофические изменения хороидальной мембраны.
Регматогенная отслойка сетчатки.
Острый и хронический наружный отит, вызванный бактериальной, вирусной и грибковой инфекцией.
Хронические воспалительные заболевания среднего уха (включая средний отит, туботимпанальный отит, гнойные воспалительные процессы полости среднего уха).
Атрофический и нейроваскулярный ринит.
Аллергические формы ринита.
Хронический компенсированный и декомпенсированный тонзиллит.
Обострение хронических воспалительных процессов в органах малого таза.
Онкологические опухоли гинекологического характера.
Читайте далее:- Искусственный межпозвоночный диск.
- Удаление грыжи межпозвоночного диска в позвоночнике.
- Грыжа позвоночника новая технология.
- Лазерная хирургия на позвоночнике.
- Лазерное лечение спинномозговой грыжи.
- Удаление грыжи позвоночника лазером цена.
- Лазерная терапия при поясничных грыжах.
- Нуклеопластика межпозвоночного диска.
